بهترین متخصص ایمونوتراپی | بهترین و جدیدترین روش درمان سرطان

بهترین متخصص ایمونوتراپی | بهترین و جدیدترین روش درمان سرطان
سرطان؛ نامی ترسناک اما قابل درمان
شاید با شنیدن نام سرطان، ترس و دلهره، تبدیل به بلای جان شما شود. چون در وهله نخست هر کسی که این نام را می شنود؛ وحشت زده می شود. امروزه با استناد به جدیدترین روش درمان سرطان، می توان انواع مختلف سرطان را هم درمان کرد. چون سرطان در عین حال که کشنده است؛ اما قابل درمان است و نباید روحیه خود را از دست بدهیم. روش های مختلفی برای درمان سرطان از گذشته تا به امروز مطرح بوده اند. بهترین و جدیدترین روش درمان سرطان ایمونوتراپی است که میبایست توسط بهترین متخصص ایمونوتراپی انجام شود.
شاید قدیمی ترین و متداول ترین آن ها شیمی درمانی می باشد. علم پزشکی روز به روز در حال پیشرفت است و هر چقدر به سمت جلوتر می رویم؛ روش های جدیدتری برای درمان سرطان توسط افراد متخصص ظهور پیدا می کنند.
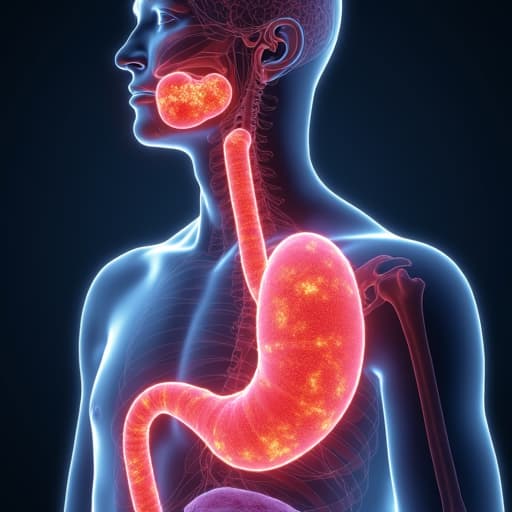
درمان سرطان با ایمونوتراپی، می تواند بهترین و جدیدترین روش درمان سرطان باشد که از جدیدترین روش های امروزی به شمار می آید. یک دکتر متخصص ایمونوتراپی حرفه ای، مانند دکتر متخصص خانم دکتر هلاله خوشبخت، می تواند با استفاده از ایمونوتراپی، بیماری سرطان بیماران خود را به خوبی درمان نماید.
جدیدترین روش درمان سرطان چیست؟
دکتر هلاله خوشبخت، متعتقد است، ایمونوتراپی، جدیدترین روش درمان سرطان می باشد. ایمونوتراپی، همان ایمنی درمانی است که امروزه یکی از جدیدترین روش های درمان سرطان محسوب می گردد. تا پیش از ظهور این روش جدید، روش هایی همچون: جراحی، شیمی درمانی و پرتو درمانی از جمله راه های درمان سرطان به شمار می آمدند و امروزه هم مورد استفاده قرار می گیرند و در درمان سرطان بسیار موثر هستند. اما اگر به دنبال شناخت بیشتر با ایمونوتراپی به عنوان یکی از جدیدترین روش درمان سرطان هستید؛ با ما همراه باشید.
ایمونوتراپی باعث تقویت سیستم ایمنی افراد مبتلا به سرطان می گردد. به همین جهت می توان سلول های سرطانی را با آن مشاهده کرد و به مقابله با آن ها پرداخت. سیستم ایمونوتراپی که به واقع می توان آن را یک نوع از درمان بیولوژیکی دانست؛ به سرطان یورش می برد تا سرطان شما را درمان سازد. داروهایی که در ایمونوتراپی به بیمار تجویز می شوند؛ سبب تقویت سیستم ایمنی بدن آن ها می گردد.

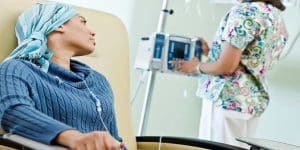
شیمی درمانی
شیمی درمانی یکی از درمان های اصلی انواع سرطان به شمار می رود.
روش شیمی درمانی برای درمان انواع سرطان ها مورد استفاده قرار می گیرد. در این روش، پزشک، داروهای خاصی را به داخل بدن فرد بیمار تزریق می کند. به این ترتیب سلول های سرطانی نابود شده و یا از گسترش آن ها جلوگیری می شود. شیمی درمانی ممکن است به تنهایی و یا همراه با سایر روش های درمانی همچون جراحی و پرتودرمانی به کار برده شود.
گاهی مواقع بعد از انجام جراحی و برداشتن تومور سرطانی، جهت از بین بردن سلول های سرطانی باقیمانده، روش شیمی درمانی انجام می گیرد.
اما ممکن است قبل از برداشتن تومور سرطانی، از این روش برای کوچک کردن اندازه تومور استفاده شود.
بعضی مواقع، روش شیمی درمانی برای آماده کردن بدن فرد بیمار قبل از انجام رادیوتراپی موثر است.
به هر حال این متخصص آنکولوژی است که تصمیم می گیرد، شیمی درمانی را چه زمانی انجام دهد.
با وجود این که شیمی درمانی روش موثر جهت کنترل، درمان یا تسکین سرطان شناخته می شود، اما به دلیل تهاجمی بودن، عوارض متعددی دارد.
براینکه بدانیم پرتو درمانی بهتر است یا شیمی درمانی ابتدا انها را بررسی میکنیم
شیمی درمانی با وجود موثر بودن در درمان سرطان، اما عوارض زیادی دارد.
-
ریزش مو: به دلیل این که شیمی درمانی به سلول های سالم مو آسیب زیادی وارد می کند، فرد در طول پروسه درمان دچار ریزش مو خواهد شد.
-
مشکلات گوارشی: تهوع، اسهال و استفراغ شدید، از شایعترین عوارض این روش است.
-
مشکلات ذهنی: عدم تمرکز، اختلال حواس و… بیمار را بعد از شیمی درمانی درگیر می کند.
-
بی اشتهایی: بعضی افراد که تحت شیمی درمانی قرار دارند، تا چندین روز تمایلی به خوردن و آشامیدن ندارند.
-
کم خونی: گلبول های قرمز خون در این روش، تحت تاثیر قرار می گیرند و فرد دچار آنمی می شود.
-
کاهش گلبول های سفید خون: هر دو روش پرتودرمانی یا شیمی درمانی این عارضه را به دنبال دارند، که ابتلا به عفونت را در بدن فرد بیمار افزایش می دهد.
-
اختلالات شنوایی: در بعضی از بیماران، بعد از انجام شیمی درمانی، کاهش دائمی یا موقتی شنوایی دیده شده.
-
خستگی: خستگی بسیار شدید و ناتوانی در انجام کارهای روزمره تا مدت زیادی بعد از انجام شیمی درمانی، بیمار را درگیر می کند.
-
التهاب غشاء مخاطی: این اختلال در بخش هایی همچون معده، مقعد، دهان و روده بسیار شایع است.
-
نازایی و ناتوانی جنسی: اکثر بیماران در طول پروسه شیمی درمانی، تمایلی به انجام رابطه جنسی ندارند. همچنین این روش درمانِ تهاجمی، روی باروری افراد نیز اثر می گذارد.
-
عارضه ترومبوسیتوپنی: روش شیمی درمانی باعث کاهش پلاکت ها می شود که در نهایت به بند نیامدن و لخته نشدن خون می انجامد.
با وجود موثر بودن شیمی درمانی در بهبود سرطان، اما عوارض جانبی زیادی دارد که فرد را تا مدت ها درگیر خود خواهد کرد.
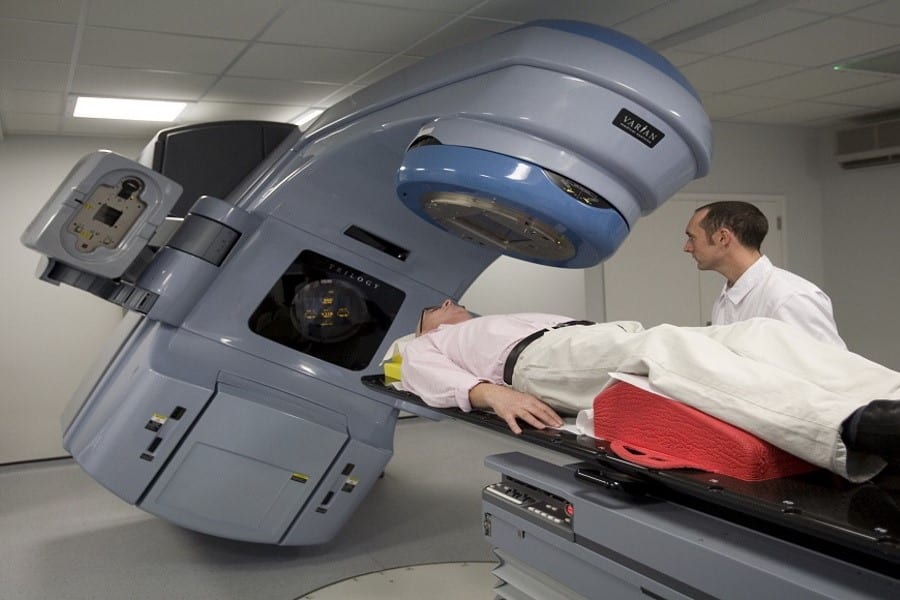
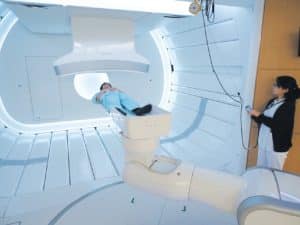
چه زمانی پرتودرمانی برای درمان سرطان انتخاب می شود؟
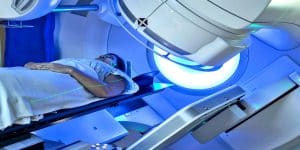
زمان انجام پرتودرمانی و رادیوتراپی
52 درصد بیماران سرطانی، پرتودرمانی می شوند که تاکنون بازدهی بسیار خوبی داشته است.
مکانیزم پرتودرمانی (رادیوتراپی) نیز به این صورت است که دوزهای بالا از پرتوهای موثر، ناحیه مورد نظر را هدف قرار داده و ماده ژنتیک سلول های سرطانی را تخریب می کنند. متخصص انکولوژی، پرتودرمانی را زمانی انتخاب می کند که برای انجام عمل جراحی، نیاز به کوچک کردن تومور سرطانی وجود دارد.
گاهی رادیوتراپی به صورت تنها و به عنوان درمان اصلی استفاده می شود. در صورتی که فرد بیمار نتواند روش تهاجمی شیمی درمانی را انجام دهد، پرتودرمانی گزینه بسیار مناسبیست.
گاهی اوقات پس از عمل جراحی، سلول های سرطانی در ناحیه درگیر، باقی مانده اند و آنکولوژیست تشخیص می دهد برای از بین بردن آنها، پرتو درمانی انجام دهد.
در شرایطی، پزشک با بررسی ناحیه درگیر، میزان گستردگی سرطان و عوامل دیگر، توصیه می کند که از روش ترکیبی پرتودرمانی و شیمی درمانی برای درمان سرطان، استفاده شود. طبق نتایج به دست آمده از یافته های محققان فرانسوی، روش ترکیبی، 10 برابر نسبت به شیمی درمانی یا رادیوتراپی به صورت مجزا اثر بخش است.
اما این روش برای همه بیماران توصیه نمی شود. ممکن است متد پرتودرمانی، به تنهایی بتواند نجات دهنده بیمار سرطانی باشد.
شایعترین و مهمترین عوارض پرتودرمانی
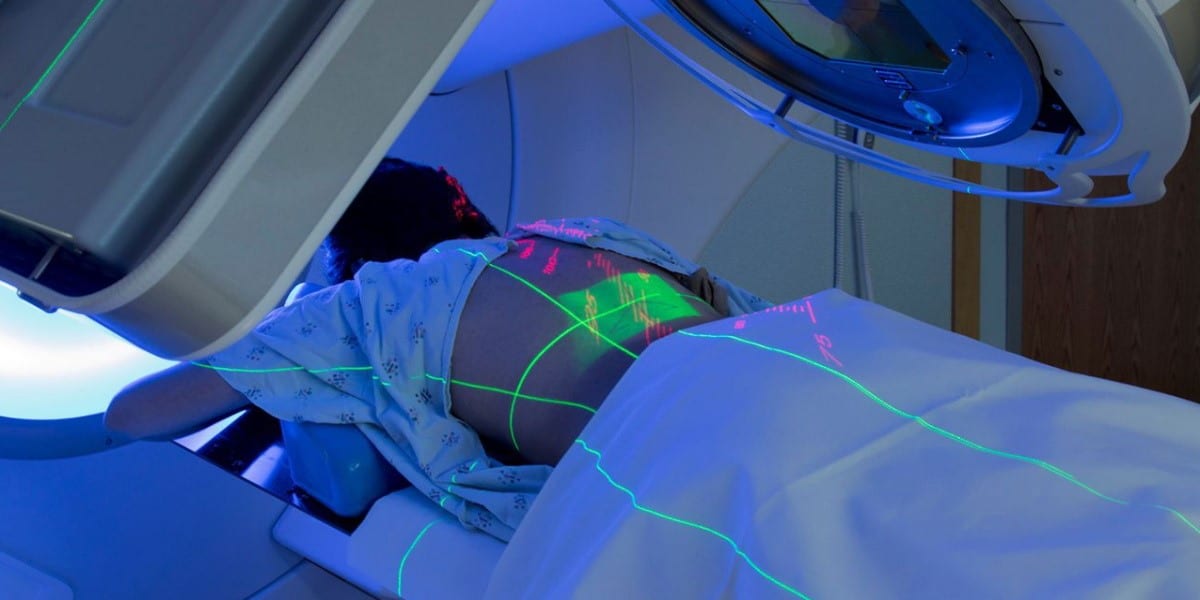
ممکن است بعد از رادیوتراپی، ناحیه تحت درمان، دچار عارضه های خفیف و موقتی شود.
- اختلال در بلع و بی اشتهایی: برخورد اشعه به بخش هایی از دستگاه گوارش، مشکلاتی در بلع ایجاد می کند. بی اشتهایی نیز از دیگر اثرات پرتو درمانیست.
- ریزش مو: هر دو روش پرتودرمانی یا شیمی درمانی باعث ریزش مو می شوند. اما در پرتو درمانی تنها ناحیه درگیر دچار ریزش یا کاهش مو خواهد شد.
- عوارض پوستی: عوارض پوستی همچون خارش، سوختگی و قرمزی در ناحیه ای که پرتو به آن تابانده شده وجود دارد.
- مشکلات گوارشی: تهوع، استفراغ، اسهال، درد معده و… بعد از انجام رادیوتراپی شایع است.
- خستگی: خستگی مفرط شایع ترین عارضه رادیوتراپیست.
- مشکلات خونی: ممکن است در طول دوره پرتودرمانی یا شیمی درمانی، گلبول های سفید کاهش پیدا کرده و عفونت را به دنبال داشته باشد. عدم لخته شدن خون نیز به دلیل کمبود پلاکت ها در بدن فرد است.
معمولاً پرتودرمانی عوارض کمتر و یا خفیف تری نسبت به شیمی درمانی دارد. اما ممکن است همچون شیمی درمانی، تعداد قابل توجهی از سلول های سالم بدن در این روش آسیب ببینند.
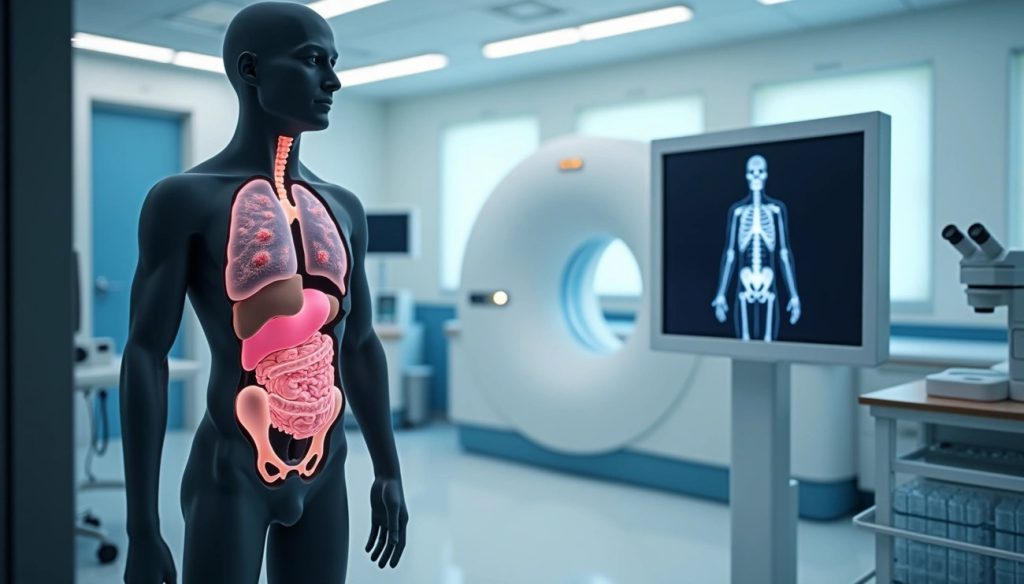
انتخاب بهترین متخصص سرطان
مهمترین بخش پروسه درمان، انتخاب بهترین متخصص سرطان است.
برای معالجه انواع سرطان، تشخیص به موقع و زودهنگام در کنار انتخاب بهترین سرطان شناس می تواند بهبودی کامل به بیمار بخشیده و طول عمر و کیفیت زندگی را برای وی افزایش دهد.
بهترین آنکولوژیست، کسیست که مهارت، دقت و تجربه بالایی در خصوص درمان سرطان داشته و تمام اقدامات لازم را برای بهبود فرد انجام دهد.
پزشک متخصص سرطان باید فرد بیمار را از تمام عوارض احتمالی پرتودرمانی یا شیمی درمانی آگاه کند و راه های کاهش این عارضه ها را به او و خانواده اش اطلاع دهد.
لازم است آنکولوژیست، قبل از انجام اقدامات شیمی درمانی یا رادیوتراپی، فرد بیمار را در جریان پروسه درمان قرار دهد. در واقع انتخاب هر کدام از این روش ها، با مشورت بیمار انجام می شود.
پزشک آنکولوژیست، تومورهای فرد بیمار را شناسایی کرده و بر اساس آن پرتودرمانی یا شیمی درمانی را انتخاب می کند. اگر تشخیص داده شود که بیماری شما با انجام پرتودرمانی معالجه می شود، اینجاست که به متخصص رادیوتراپی انکولوژی ارجاع داده می شوید. انکولوژیست پرتو درمان، از طریق پرتو یا اشعه های پرنفوذ به درمان سرطان کمک می کند.
برای انتخاب بهترین متخصص سرطان می توانید از اینترنت و فضای مجازی کمک گرفته و یا از تجربه سایر بیماران استفاده کنید. بررسی سابقه پزشک و به روز بودن خدماتی که ارائه می دهد نیز بسیار مهم است. به دلیل این که علم انکولوژی پرتو درمانی همواره در حال پیشرفت است، لازم است انکولوژیست، تجربیات و دانسته های خود را به روز نگه دارد و از همه مهمتر تجهیزات و دستگاه های پیشرفته علم رادیوتراپی را در اختیار داشته باشد.
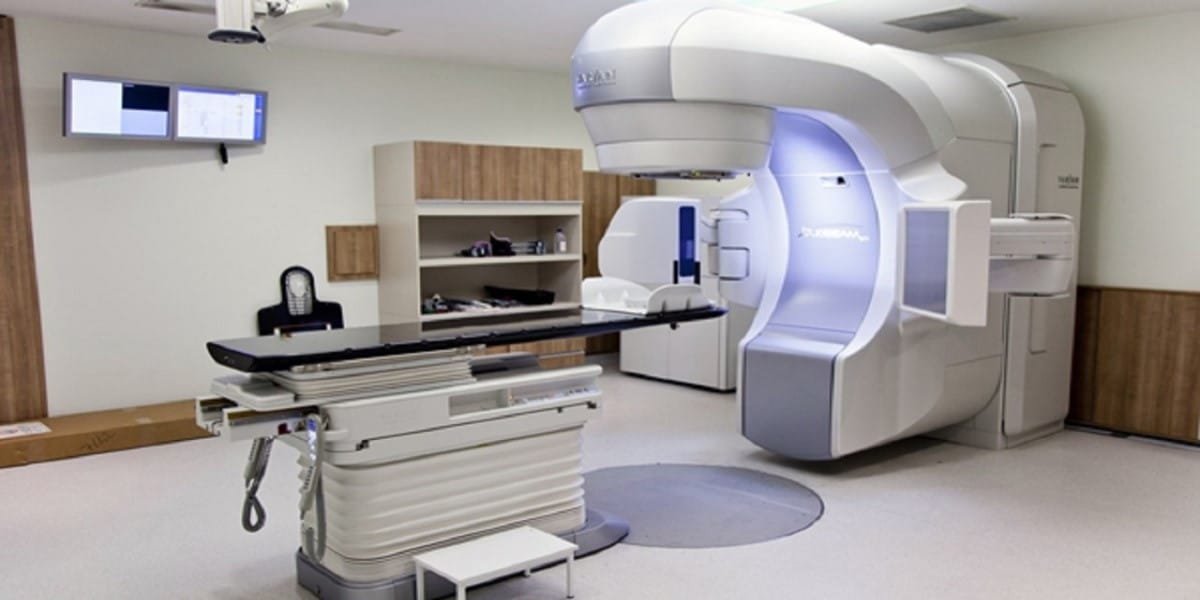
تجهیزات مورد استفاده برای رادیوتراپی باید مطابق استانداردهای روز دنیا باشد.
پرتودرمانی یا شیمی درمانی؟ رادیوتراپی یا ایمونوتراپی؟
انتخاب پرتودرمانی یا شیمی درمانی همان گونه که گفته شد، بنا به تشخیص آنکولوژیست انجام می شود. گاهی اوقات لازم است با وجود عوارض زیاد و طولانی مدتِ شیمی درمانی، این روش به عنوان بهترین درمان سرطان انتخاب شود. بیمار در این خصوص باید به پزشک متخصص اعتماد کند و اصرار برای رادیوتراپی یا سایر روش ها را نداشته باشد. و بالعکس در مواقعی پزشک بنا به ضرورت، راه درمان بیمار را رادیوتراپی می داند، پس لازم است، بیمار همکاری های لازم را با آنکولوژیست پرتو درمان داشته باشد.
نکته دیگر این که بعضی افراد و حتی محققان بر این باورند، روش پرتو درمانی، خود عامل بروز سرطان دوم می باشد. اما این احتمال، بسیار نادر است و اگر تیم پزشکی، معالجه بیمار سرطانی را توسط پرتودرمانی تشخیص می دهند، قطعاً معتقدند تاثیرات مثبت رادیوتراپی از معایب و عارضه های آن بسیار بیشتر است.
نظرات درباره دکتر هلاله خوشبخت در سایتهای دیگر پزشکی و تخصصی- کلیک کنید شماره 1
برای مشاهده نظرات بیماران درباره دکتر هلاله خوشبخت کلیک کنید.